钱江晚报 曾被医生告知只剩三个月生存期 ,59岁的他没想到能绝处逢生
文章来源:钱江晚报·小时新闻 2021年11月19日
胰腺癌,一个在大众眼中谈虎色变的恶性肿瘤疾病,早期诊断率低,手术切除率低,放化疗敏感性差,预后差是它的特点,有“癌中之王”的恶名。可喜的是,以多学科诊疗模式(MDT)为基础的综合治疗,正在为晚期胰腺癌患者带来一线曙光。
今年59岁的李大伯正是一位胰腺癌晚期MDT综合治疗的获益者,与“死神”擦肩而过的他呼吁病友们:“要有积极治疗的信心,哪怕是晚期胰腺癌,也不要轻言放弃!”

视觉中国供图
临退休被确诊胰腺癌晚期,预期生存不超过3个月
回忆起确诊的经历,李大伯连连摇头。
今年上半年,他在单位体检时被发现肝脏及胰腺肿物,进一步去医院检查后,专家遗憾地告诉他是胰腺癌,并且已经向肝脏扩散转移,肝内转移灶多达20多枚,手术的希望几乎没有了。
“如果不尽快治疗,预期生存可能不超过3个月。”医生的话给了李大伯当头一棒。心急如焚的他辗转多家医院,均被告知已经胰腺癌晚期,失去手术机会,只能立刻进行化疗,尽可能地延长生存时间。
不甘心的李大伯和家人多方打听,从一位朋友那听说浙大邵逸夫医院的曹利平教授在晚期胰腺癌的转化治疗方面具有丰富的经验。抱着最后一线希望,李大伯一家人来到邵逸夫医院庆春院区普外科曹利平教授专家门诊咨询。
曹教授向李大伯解释,即使医学科技发展迅速,仍有80%以上的胰腺癌患者在诊断时即已无法手术,但对于无法手术的胰腺癌患者,目前临床上还可采取化疗、放疗、靶向免疫治疗、介入治疗、综合支持治疗等办法,通过这些技术在改善胰腺癌患者生活质量的同时,争取重获新生的希望。
目前,临床上越来越接受以外科医师为主导的胰腺癌多学科诊治模式(MDT),它也成为了胰腺癌的最佳治疗模式。
“我们在晚期胰腺癌的转化治疗中取得的成果表明,经过转化治疗或新辅助化疗,大部分胰腺癌肿瘤可以明显缩小,其中部分可以行根治性切除手术。”曹教授的话给了李大伯莫大的信心。
看了李大伯的检查资料,基本确定是晚期胰腺癌伴肝转移,事不宜迟,曹教授当即将李大伯收住入院。
半年转化治疗,为他创造手术条件
经过病理诊断和基因检测,主管的丁国平主任医师为李大伯制定了以化疗为主,积极辅以营养、免疫、对症支持综合治疗的转化治疗方案。
三个月后,再次CT复查,李大伯欣喜地发现肝脏中的转移灶和胰腺中的原发灶已明显缩小,而肿瘤标记物也是呈断崖式下降,这表明肿瘤已经得到了显著的控制,治疗方向是正确的。
又经过三个月的化疗,李大伯再次来到曹教授专家门诊复查。经过CT检查,曹教授发现所有的原发灶和转移灶都已经明显缩小,肿瘤标记物已经基本正常,第一阶段化疗取得了成功,为接下来的治疗创造了充分条件。
曹教授召集了肿瘤内科、介入科、放射科、放疗科等多位专家的多学科讨论,最终决定为李大伯实施腹腔镜探查手术。
得知自己有手术机会的李大伯兴奋不已。曹教授告诉他和家属:“我们会采用微创手术,创伤小,术后恢复更快,并且根据以往案例,患者的生存时间显著延长,肿瘤复发率也有明显下降。”
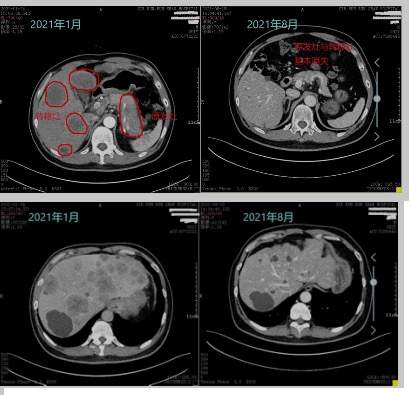
在腹腔镜探查手术前,曹教授和丁医师首先通过PET-CT检查排除了远处转移。令大家欣喜的是,之前半年的转化治疗极为成功,李大伯腹腔内没有任何转移病灶,而肝脏表面的数枚转移病灶呈现组织坏死状态,曹教授切除了其中一枚肝转移病灶,术中病理报告提示组织坏死,未发现肿瘤。
随即,曹教授为李大伯实施了腹腔镜胰体尾+脾脏切除术。术后李大伯顺利恢复,10天后出院。
技术在进步,晚期患者也不要轻言放弃
术后半月,李大伯再次来到曹教授专家门诊。术后病理报告肝转移灶病理是好的,未见肿瘤,而胰腺原发灶中可见微小胰腺癌。这意味着,从病理报告上来看,李大伯之前的转化治疗是极为成功的,手术的决策也是正确的。
同时,鉴于胰腺原发灶中仍有微小癌灶,曹教授与肿瘤内科副主任医师韩卫东探讨商量后,决定给予李大伯术后辅助化疗,进一步抑制潜在肿瘤病灶,降低复发的可能性。李大伯欣然接受。
据介绍,在浙大邵逸夫医院,已有数例像李大伯这样通过MDT综合治疗焕发新生的晚期胰腺癌患者,生存时间均在1年以上。
以前大家普遍认为,胰腺癌除了手术就没有其它办法了,而胰腺癌手术切除率又实在太低,很多晚期胰腺癌就被临床医师和患者家属视为无法治疗而放弃了。但近年来,随着医学技术的进步,化疗、放疗、靶向免疫治疗、介入治疗等等技术在胰腺癌中取得了显著的进步,因此,把肿瘤内科、放疗、介入、影像等有关专科的专家医生集中起来,大家一起讨论来决定为患者选择最合适的治疗方案,就显得十分关键。
以前胰腺癌的化疗效果较差,晚期胰腺癌很难通过化疗转化成功手术。如今,胰腺癌转化治疗研究已取得显著进展,新辅助化疗或化疗结合靶向免疫治疗可以显著缩小胰腺癌的原发灶和转移灶。而针对晚期胰腺癌预后极差的痛点,进行针对性的积极治疗也能让患者生存时间达到半年以上。
通讯员 王家铃 李文芳 叶筱筠 记者 吴朝香
上一篇
previous
下一篇
Next article